В этой статье мы рассмотрим причины и патогенез постперфузионного легочного синдрома, который был рассмотрен в предыдущей статье.
Причины
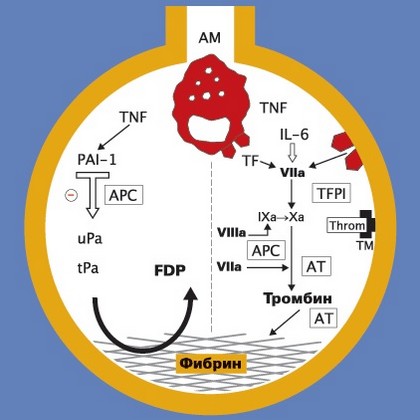
Предполагается, что одной из возможных причин изменений в легких при постперфузионном легочном синдроме является нарушение достаточного оттока крови из левых отделов сердца. Однако обсуждаются и многие другие вероятные причины постперфузионного легочного синдрома (В. Т. Свирякин, 1965; Neville е. а., 1963; Ellison е. а., 1969, и др.):
- высокие концентрации кислорода в крови или, наоборот, тяжелая гипоксия,
- разрушение сурфактанта,
- денатурация белков,
- скопление гистаминоподобных веществ в крови,
- травма крови,
- множественная жировая эмболия и другие причины.
В последние годы многие авторы, в частности В.И. Бураковский и Sykes, считают синдром гомологичной крови одной из ведущих причин легочных осложнений при искусственном кровообращении.
Изучение Я.Л. Рапопортом морфологии легких при длительном искусственном кровообращении в эксперименте показало, что использование цельной крови и гемодилюции свыше 40% приводит к наиболее значительным изменениям в легких, в то время как применение «перфузионного коктейля» с гемодилюцией до 25% вызывает минимальные изменения.
Приведенные данные свидетельствуют о многообразии факторов, ведущих к осложнениям со стороны легких при искусственном кровообращении.
Патогенез
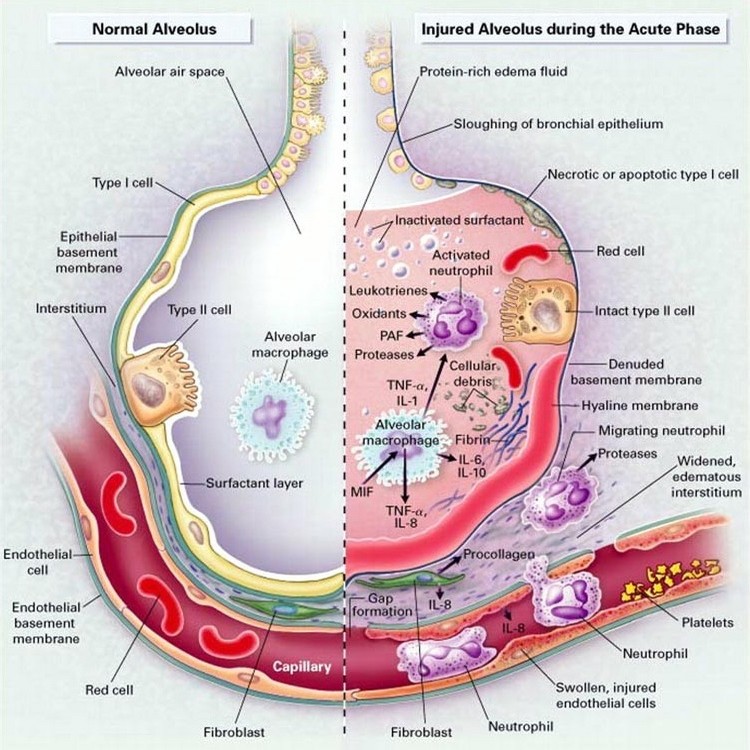
В результате указанных выше изменений резко нарушаются вентиляционно-перфузионные отношения, уменьшается эффективная дыхательная поверхность легких. По данным Dudziak, вено-артериальный шунт в легких благодаря ателектазам достигает 30-70%. Это является главной причиной нарастающей артериальной гипоксемии, чему также способствует снижение примерно на 40% диффузионной способности альвеолярно-капиллярной мембраны, на что указывает Schramel.
В связи с высокой диффузионной способностью CO2 в начальной стадии постперфузионного легочного синдрома отмечается лишь нарастающая гипоксемия без выраженной гиперкапнии.
При тяжелых поражениях легких компенсаторное увеличение легочной вентиляции и минутного объема кровообращения обычно быстро сменяется истощением резервных возможностей организма. Этому же способствует значительное увеличение работы дыхания в связи со снижением растяжимости легких. Возникает «порочный круг» при постперфузионном легочном синдроме:
острая дыхательная недостаточность ⇒ угнетение центральной нервной системы ⇒ острая сердечная недостаточность
Как утверждают Sykes и Dudziak, при тяжелых поражениях легких исход обычно фатальный. Наибольший лечебный эффект может быть получен при длительной искусственной вентиляции легких с использованием лечебного наркоза по Ефуни и Петровскому или гипербарической оксигенации.
Особенно часто острая послеоперационная дыхательная недостаточность (ОпДН) в условиях искусственного кровообращения возникает у детей первых лет жизни. По данным Б.А. Константинова с соавторами, постперфузионный легочный синдром наблюдался у 67,7% детей раннего возраста, оперированных по поводу врожденных пороков сердца в условиях искусственного кровообращения.
Этиопатогенетические звенья
По данным В.И. Бураковского и Б.А. Константинова, многочисленные и разнообразные факторы, ведущие к ОпДН у данного контингента больных, могут быть представлены в виде четырех основных этиопатогенетических звеньев. Таковыми являются:
- нарушения кровообращения в легком,
- повреждения на уровне клеток,
- нарушения бронхиального дренажа,
- гиповентиляция.
Возрастные анатомо-физиологические особенности и патофизиологические сдвиги в системе дыхания в связи с пороком сердца создают благоприятный фон для развития ОпДН. Сочетание указанных факторов, по мнению авторов, приводит к понижению растяжимости легких. В конечном итоге резко увеличивается работа дыхания, развиваются нарушения вентиляционно-перфузионных отношений, диффузии кислорода, результатом чего является тяжелейшая острая дыхательная недостаточность.
