Отток лимфы от корней легких осуществляется в подбифуркационные, паратрахеальные и надключичные лимфатические узлы. С учетом этих особенностей оттока лимфы ряд патологических процессов может быть выявлен при помощи медиастиноскопии - идентифицированы лимфомы и злокачественные опухоли легких, а также сосудистые опухоли и новообразования соединительной и костной тканей. Могут быть обнаружены вторичные опухоли средостения и легких. Возможно использовать медиастиноскопию не только как метод диагностики рака, но и для диагностики доброкачественных опухолей тимуса, щитовидной железы и трахеи. К другим редким патологическим состояниям относятся тимомы, липомы, миксомы и феохромоцитомы. При проведении медиастиноскопии выявляется даже грыжа пищеводного отверстия диафрагмы и аневризма грудного отдела аорты. На основании накопившегося опыта единственными абсолютными противопоказаниями для проведения медиастиноскопии можно считать наличие постоянной трахеостомы и состояние после ларингэктомии. К относительным противопоказаниям относятся аневризма восходящего отдела аорты, зоб, аневризма безымянной артерии, неоперабельные опухоли, трахеостомия, новообразования переднего средостения, повреждения возвратного нерва, предшествующие медиастиноскопии, синдром верхней полой вены и опухоли, локализующиеся во входе в грудную клетку (например, опухоль Панкоста, субстернальная доля щитовидной железы). Среди ряда возможных доступов для проведения медиастиноскопии только серединный надгрудинный доступ дает возможность двухсторонней визуализации лимфатических узлов.
Алгоритм анестезии при медиастиноскопии
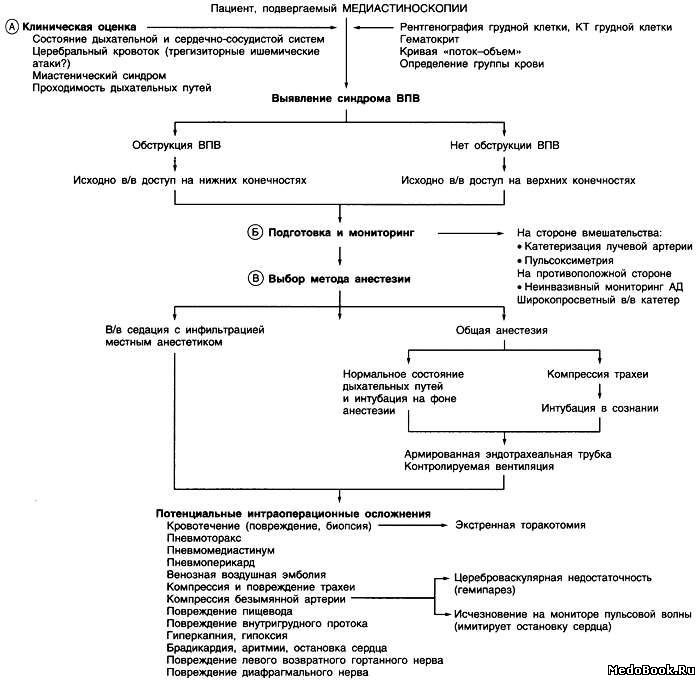
А. При предоперационной оценке пациентов, которым планируется провести медиастиноскопию или любое другое вмешательство на средостении, необходимо обращать особое внимание на признаки трахеобронхиальной компрессии (хрипы, диспноэ, ортопноэ), вовлечения в патологический процесс пищевода (дисфагия) а также на изменения состояния пациента на фоне физической нагрузки или смены положения тела. До проведения анестезии и хирургического вмешательства весьма полезно проведение курса лучевой терапии при наличии больших опухолей, чувствительных к данному методу терапии. Рентгенография грудной клетки, КТ/МРТ грудной клетки и шеи, ЭхоКГ, функция внешнего дыхания, оценка кривой «поток-объем» (в положении лежа и стоя) помогают определить относительную локализацию и динамику развития объемного образования, вызывающего обструкцию, а также обширность поражения дыхательных путей и сосудов. Объемные образования средостения могут привести к развитию синдрома верхней полой вены, что повышает риск возникновения массивного венозного кровотечения.
Б. Установите датчик пульсоксиметра и артериальный катетер на стороне проведения медиастиноскопии, и датчик монитора неинвазивного измерения АД на другой руке для выявления компрессии подключичной или безымянной артерии, вызванной медиастиноскопией. До взятия биопсии установите широкопросветный в/в катетер и убедитесь в доступности препаратов крови. У ослабленных пациентов медиастиноскопию можно успешно провести под местной анестезией. Однако в большинстве случаев предпочтение отдается общей анестезии. Очевидные признаки обструкции дыхательных путей требуют принятия особых мер. При наличии внутригрудной трахеобронхиальной обструкции предпочтительна интубация трахеи на фоне спонтанного дыхания. Следует предпринимать любые попытки определить тип клеток опухоли и их чувствительность к лучевой и химиотерапии, так как лечение может привести к уменьшению размеров опухоли и уменьшению симптомов обструкции или полному их исчезновению. Миорелаксация облегчает проведение вмешательства и уменьшает вероятность внезапного движения пациента, но, с другой стороны, она может привести к коллапсу дыхательных путей и невозможности вентиляции пациента. В таких ситуациях наличие доступа к аппарату искусственного кровообращения и возможности перехода на него становятся жизнеспасающим. При экстраторакальной обструкции возможно проведение интубации трахеи в сознании, оценка обструкции и установка эндотрахеальной трубки меньшего диаметра через участок сужения под визуальным контролем. Парастернальная медиастинотомия (манипуляция Чемберлена) позволяет диагностировать и определять стадию поражения верхней доли левого легкого, а также выявлять вовлечение в патологический процесс средостения. Небольшой разрез делается по хрящам второго и третьего ребер слева. Эта манипуляция проводится под местной анестезией, седацией или общей анестезией с интубацией трахеи или установкой ларингеальной маски. Проведение инвазивного мониторинга не требуется. К осложнениям относятся кровотечения, которые возникают редко и могут потребовать расширения торакотомического доступа и стернотомии с соответствующими изменениями в плане анестезиологического ведения.
В. Хотя медиастиноскопия, проводимая опытными хирургами и анестезиологами, является весьма безопасной процедурой с показателями смертности менее 0,1% и индексом осложнений около 1,5%, имеются сообщения о риске развития после данной манипуляции кровотечения, пневмоторакса, гемомедиастинума с сердечно-сосудистым коллапсом, механического сдавления безымянной артерии, гемипареза, повреждения возвратного и диафрагмального нервов, повреждении пищевода, распространении фрагментов опухоли, воздушной эмболии, хилоторакса, инфекции и спадения трахеи. В случае, когда медиастиноскопия непосредственно предшествует торакотомии, выбор анестетиков должен производиться из расчета на непродолжительную процедуру, что должно подтверждаться данными медиастиноскопии. При экстренном переходе на открытую торакотомию возможно осуществление доступа стернотомией или латеральной торакотомией, что определяется стабильностью состояния пациента. В некоторых случаях применяется раздельная вентиляция легких (двухпросветная эндотрахеальная трубка или бронхиальные блокираторы).
